האם ניתוח בריאטרי אכן מספק פתרון יעיל לאורך זמן לאכילת יתר כפייתית?
ניתוח בריאטרי הוא, למעשה, הכלי היעיל ביותר שיש לרפואה להציע כטיפול בהשמנת יתר חולנית. במעקב של עשור נמצא כי יעילותן של דיאטות עומדת על פחות מחמישה אחוזים. טיפול תרופתי יעיל אף הוא באחוזים בודדים, אך אינו בסל התרופות, וכמובן, עם הפסקתו מעלים מרבית המטופלים שוב את משקלם.
מספר הניתוחים הבריאטריים המבוצעים כיום בישראל עלה בצורה דרמטית בשנים האחרונות. תחום זה כולל מספר סוגי ניתוחים שונים המובילים לירידה במשקל דרך הגבלת נפח הקיבה, הפחתת הספיגה ושינויים הורמונליים ועצביים. ניתוחים אלו מציעים מענה יעיל לבעיית ההשמנה לאורך זמן, בד בבד עם שיפור עד היעלמות מוחלטת של מחלות נלוות. יעילותם של הניתוחים הבריאטריים עומדת על 50%-90% ונשמרת לאורך הזמן, אם כי תלויה, כמובן, בסוג הניתוח שבוצע.
מהו השיקול שיגרום לצוות הרפואי להפנות את המטופל לאופציה הניתוחית, ולא להתמקד בטיפול רגשי-נפשי בבעיה?
בכדי לעבור ניתוח בריאטרי צריך לוודא כי המועמד/ת עומדים בהתוויות של משרד הבריאות לניתוח, שהן: מד מסת גוף – משקל לחלק לגובה בריבוע (BMI) מעל 40 או מעל 35 עם אחת ממחלות הרקע הקשורות להשמנת יתר, כגון: סוכרת מסוג 2, שומנים מוגברים בדם, יתר לחץ דם, כבד שומני, מחלת לב איסכמית, בעיות פוריות, דום נשימה בשינה, בעיות אורתופדיות משמעותיות וכו’.
לכל מטופל העומד בהתוויות אלו, יש להציע לשקול את האפשרות הניתוחית.
היום אנחנו מבינים כי השמנה היא מחלה מורכבת הנגרמת מסיבות רבות, והנושא הנפשי הוא רק חלק מהסיבות ולא מדובר ב’אופי חלש’. לדוגמה, יש עבודות מחקר חשובות המראות שלנוכחות חיידקים מסוימים במעי יש השפעה על ביטויי מחלת ההשמנה, על ההורמונים, על סיבות גנטיות ועוד. לא משנה מה סיבת ההשמנה – הניתוח מהווה את הכלי היעיל ביותר לטיפול בה לאורך הזמן.
מה ההבדל בין סוגי הניתוחים? מהי הפעולה המתבצעת בכל אחד מהם, וכיצד היא משפיעה על חיי המטופל ועל הרגלי האכילה שלו?
ניתוח שרוול קיבה: Sleeve Gastrectomy נחשב לניתוח הנפוץ כיום. בניתוח מסוג זה מסיר המנתח 85%-75% מנפח הקיבה ויוצר מהקיבה צורת שרוול. נפח הקיבה שנותר לאחר הניתוח מכיל 50-100 סמ”ק בהשוואה לנפח של כ־1.5 ליטר לפני הניתוח. הניתוח מביא לירידה ממוצעת של 70%-60% מהמשקל העודף ואף לריפוי או לשיפור בתחלואה הנלווית כגון סוכרת מסוג 2, יתר לחץ דם, דום נשימה בשינה, כבד שומני ועוד. הניתוח אינו מומלץ לסובלים מרפלוקס קיבתי-ושטי ולבעלי בקע סרעפתי.
ניתוח מעקף קיבה: בניתוח Roux-en Y Gstric Bypass מקטינים את הקיבה לגודל של 20-30 סמ”ק ומבצעים מעקף מלא שלה. הקיבה אמנם נותרת בגוף, אך למעשה רק חלק קטן ממנה נמצא בשימוש. הקטנת נפח הקיבה המתפקד מביא להפחתה משמעותית בכושר האכילה של המטופל ובספיגת המזון שנאכל. ניתוח זה מביא לירידה ממוצעת של כ־70%-80% מהמשקל העודף ואף לריפוי של התחלואה הנלווית כגון סוכרת מסוג 2, יתר לחץ דם, דום נשימה בשינה ועוד. הניתוח מומלץ לסובלים מהשמנה חולנית המשלבת תחלואה נלווית או רפלוקס קיבתי-ושטי ואף מבקע סרעפתי. הניתוח אינו מומלץ לסובלים ממחלות מעיים כגון קרוהן, צליאק וגסטרואנטריטיס או שעברו בעבר ניתוחי מעיים רבים, לסובלים מבעיות בספיגת ויטמינים ולסובלים מכיב פפטי (אולקוס).
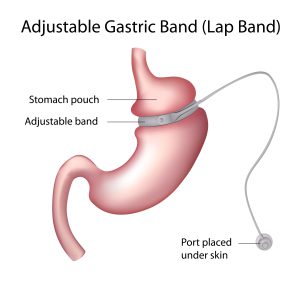
ניתוח טבעת קיבתית: בניגוד לשני סוגי הניתוחים הקודמים, ניתוח הטבעת – Adjustable Gastric Band – הוא הפיך, כלומר ניתן להוציא את הטבעת ולהשיב את המצב לקדמותו. במהלך הניתוח מניחים על חלקה העליון של הקיבה טבעת מחומר אלסטי מיוחד. הטבעת יוצרת כיס עליון קטן ומפרידה בינו לבין שאר הקיבה, כך שהדבר יוצר צוואר בקבוק. כתוצאה מכך ירגיש המנותח תחושת שובע ואף אי־נוחות לאחר אכילת כמות מזון מצומצמת. חשוב לדעת שאחוז הכישלונות של ניתוח זה הוא גבוה, ובחלק לא מבוטל של המקרים המטופל יזדקק לניתוח נוסף להוצאת הטבעת והמרה לניתוח בריאטרי אחר.
ניתוח מיני מעקף קיבה: Mini Gastric Bypass/ Omega Loop Gastric Bypass/Single Anastomosis Gastric Bypass הוא ניתוח חדש יחסית בישראל, בו משלבים את הגבלת גודל הקיבה עם תת־ספיגה משמעותית של מזון. בניתוח זה יוצרים מהקיבה פאוץ’ ארוך אותו מחברים ישירות לחלק מרוחק של המעי הדק. הניתוח מוביל לתת־ספיגה משמעותית.
באיזה מצב יומלץ על כל סוג של ניתוח?
השיקולים המנחים בבחירת סוג הניתוח הם רבים ומשלבים את ניסיון המנתח ואת נתוני המטופל. בכדי להתאים בצורה מיטבית את סוג הניתוח הבריאטרי המועדף צריך לקחת בחשבון נתונים הקשורים למטופל, כגון: הרגלי אכילה, תוצאות הבדיקות השונות, ההיסטוריה הרפואית שלו כולל ניתוחי הבטן שעבר.
דוגמאות לשיקולים שנלקחים בחשבון: בנטייה לצרבת או לבקע סרעפתי עדיף ביצוע של ניתוח מעקף קיבה, כי ‘ניתוח שרוול’ עלול להחמיר את תופעת הצרבת.
במטופלים עם חסרי ויטמינים קיצוניים עדיף ביצוע של ‘ניתוח שרוול’ שבו ישנה פחות נטייה לחסרי ויטמינים מאשר בניתוחי מעקף.
ניתוחים מרובים בבטן עלולים להוביל להידבקויות של לולאות מעי ולהקשות על ביצוע ניתוח מסוג מעקף קיבה.
במטופלים עם נטייה לכיבי קיבה או כאלו שזקוקים לאספירין עדיף ביצוע ‘ניתוח שרוול’ כי בניתוח מעקף יכולים להיווצר כיבים בהשקה.
מידת ההשמנה גם כן משפיעה על בחירת הניתוח, וכמובן, העדפות המטופל.
מהי רמת הסיכון בכל אחד מהניתוחים?
ניתוחים בריאטריים באופן כללי נחשבים לניתוחים בטוחים. בנוסף, מחקרים הראו שבמעקב של שנים הניתוח הבריאטרי מפחית סיכון לתמותה מסיבוכים הקשורים להשמנה בעשרות אחוזים. אך כמו בכל ניתוח, ישנם סיבוכים הכוללים: דלף – סיבוך לא שכיח אך מאוד משמעותי, בו יש דליפה של תוכן של מערכת העיכול לחלל הבטן, דימום, היצרות בהשקה או ב’שרוול’, אירועים של קרישיות יתר המובילים לסחיף ריאתי או לאירוע לבבי. לעיתים רחוקות נדרש במהלך הניתוח, שמתבצע לכתחילה בשיטה זעירה פולשנית (-לפרוסקופיה) – מעבר לניתוח בגישה פתוחה. כמו כן, לאורך זמן מפתחים רבים מהמנותחים חסרי ויטמינים, ועליהם להשלימם באמצעות תוספי תזונה.
מעדויות מטופלים, הביאו הניתוחים עימם תופעות לוואי שלא היו כלל צפויות מראש, ובמערכות שונות לגמרי. תוכלו לפרט את תופעות הלוואי האפשריות המוכרות בכל אחד מהניתוחים?
כ־95% מהמנותחים מדווחים על שביעות רצון גבוהה לאחר הניתוח. ישנן תופעות לוואי בחלק מהמטופלים, שרובן חולפות לאחר כשנה וקשורות לירידה המשמעותית במשקל. כגון: נשירת שיער, פעולות מעיים מוגברות וגזים, מצב־רוח ירוד (דיסטמיה), שינויים בטעם וכדומה.
ניתוחי טבעת כרוכים בתופעות לוואי רבות שאחת מהן היא פליטות ואף הקאות, ועל כן כיום מרבית המנתחים אינם בוחרים בהם כאפשרות מועדפת.
האם ישנם מצבים בהם ניתוח אינו מהווה פתרון?
לאנשים הסובלים מהפרעות אכילה משמעותיות לא מטופלות או לא מאוזנות, ולאנשים עם בעיה מנטלית המקשה על הבנת השינוי לאחר ניתוח – לא נמליץ על ביצוע ניתוח, וזו הסיבה להערכה הפסיכיאטרית שהוועדות הבריאטריות דורשות כתנאי לאישור ניתוח בריאטרי.
גם אנשים הסובלים ממחלה ממארת פעילה, או באופן כללי: אנשים שרמת הסיכון שלהם בניתוח גבוהה מהתועלת הצפויה מהניתוח עצמו, לא ינותחו, כמובן.

הפרעת אכילה היא בעיה בעלת רקע נפשי. ניתוח נותן מענה להיבט הגופני בלבד. מהן ההשפעות שנודעות לניתוח על נפש המטופל?
זו בהחלט שאלה מורכבת.
הניתוח משפיע על הדרך בה מטופלים מתעניינים באוכל, וניתן לראות זאת דרך בדיקות פונקציונאליות של המוח המראות השפעה שונה על מרכזי הרעב לאחר ניתוח. האוכל הופך לנושא פחות חשוב לאחר הניתוח.
לרוב משפר הניתוח את מצבו של המטופל ואת תדמית הגוף שלו ומפחית את תחושת הייאוש במלחמה המתמדת על המשקל. שילוב של ספורט חשוב מאוד גם בהיבט הנפשי. הוא מעלה אנדורפינים אנדוגניים התורמים לשיפור מצב־הרוח.
לעיתים נדירות ישנם אנשים החשים תחושות ריקנות ודכדוך. האוכל הוא כלי מנחם, וכאשר יש תלות נפשית באוכל ישנם אנשים שחווים עצבות ותסכול.



